Перелом позвоночника
5 сентября 2023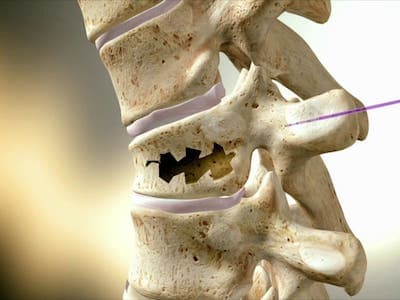
Нарушение целостности позвоночного столба чаще всего происходит при травмах. Перелом позвоночника считается серьезным повреждением опорно-двигательного аппарата, способным привести к осложнениям и инвалидности. Независимо от локализации травматического процесса, такая травма требует немедленной врачебной помощи и лечения у хирургов, травматологов, вертебрологов, нейрохирургов, неврологов. В легких случаях пациенту предлагается консервативная терапия, при тяжелых – оперативное вмешательство.
От индивидуального подхода к каждому клиническому случаю, опыта, внимательности врача, выбранной им методики лечения и правильной организации периода реабилитации во многом зависит выздоровление пациента и дальнейший прогноз.
Что представляет собой перелом позвоночника?
В медицинской терминологии перелом позвоночника – это утрата целостности позвонков в результате тяжелого механического повреждения. Сложность травмы заключается в том, что она затрагивает не только костную ткань, но и мышцы, кровеносные и лимфатические сосуды, и самое главное – спинной мозг и нервные окончания, отвечающие за полноценную работу организма человека.
При переломе нарушается целостность позвоночного столба – ломаются отростки, тело и дуги позвонков. Одновременно происходит повреждение и смещение их связок. Травматический процесс и нарушение целостности органа и тканей приводит к потере трудоспособности, а в сложных случаях – к инвалидности.
Анатомия позвоночника страдает в момент сильного механического воздействия – травмы, полученной в результате несчастного случая: падения с высоты, ДТП, техногенной катастрофы, ЧП. Механическая сила вызывает сильное сгибание позвоночного столба, смещение его естественной оси, разрушениею костной ткани.
Перелом затрагивает ряд важных отделов позвоночного столба:
-
грудной;
-
поясничный;
-
крестец;
-
копчик.
Повреждения позвонков могут быть локализованы в одном месте (затрагивать один отдел) либо носить сочетанный характер, с одновременным повреждением нескольких отделов (например, грудного + поясничного). На практике чаще встречаются переломы поперечных отростков, реже – остистых. Тяжелыми считаются компрессионный и клиновидный виды перелома, например, верхнего шейного отдела.
Клиническая картина травмы позвоночника во многом зависит от степени повреждения спинного мозга. При травме полного типа – самой сложной и опасной – происходит его анатомический разрыв. Встречается также функциональный тип, при котором разрыв мозга отсутствует, но травматический процесс сопровождается сильным сдавлением и ушибом, влияющими на его функции. Такое состояние называется спинальным шоком и длится 3–30 дней.
ВАЖНО! Повреждение позвоночного столба может произойти не только при механическом воздействии на спину или грудь, но и при сильном падении на нижние конечности.
Причины возникновения патологии
Основным фактором возникновения перелома позвоночника считается резкое механическое воздействие на костную ткань в результате:
-
ДТП (дорожно-транспортного происшествия);
-
падения с высоты (несчастный случай);
-
любых производственных травм;
-
спортивных соревнований разных категорий;
-
умышленных ударов преступником в область позвоночника твердыми предметами;
-
подскальзывании на льду и скользких поверхностях;
-
прыжков в воду головой;
-
обрушения зданий и сооружений (ЧП);
-
несоблюдения правил техники безопасности на строительных объектах.
Травмировать позвоночник можно при ударах не только спины, но и головы, шеи, ягодиц, грудины, нижних конечностей. Предрасполагающим фактором повреждений, особенно при компрессионном характере травмы, может стать имеющийся у человека остеопороз – хроническая патология костной ткани, характеризующейся низкой плотностью.
Возникает остеопороз вследствие:
-
генетической предрасположенности;
-
гормональных нарушений;
-
болезней крови;
-
нарушенного метаболизма;
-
эндокринных заболеваний;
-
несбалансированной диеты;
-
длительного приема некоторых медикаментозных средств;
-
возрастных изменений.
Костная ткань при остеопорозе становится хрупкой, в ней нарушается обмен важных элементов: кальция, фосфора, магния. Но такая предрасположенность – всего лишь предпосылка к развитию перелома позвоночника, а не его основная причина. Встречается она чаще у пожилых людей и онкологических больных при наличии метастазов в позвоночник.
ВАЖНО! У детей предрасположенностью к позвоночным травмам считается недостаток витамина D, поставленный диагноз «рахит».

Основные симптомы болезни
Характер клинических проявлений во многом зависит от типа повреждения, прямо связанного с отделом позвоночного столба: грудного, крестцового, поясничного, шейного. Пациент жалуется на сильную боль, локализующуюся в месте травмы.
Болевой симптом проявляется по ходу протяженности позвоночного столба (по всей спине). Он возникает в области шеи, распространяясь на голову, руки и плечи. Боль связана со сдавлением кровеносных сосудов и нервов, поражением окружающих тканей костными отломками. Она усиливается при кашле, чихании, попытках глубокого вдоха/выдоха.
Сильная боль отмечается в области поясницы в момент дыхания, при поворотах тела, головы, сгибаниях и разгибаниях конечностей, попытках выполнения любой физической активности. Болевой симптом способен одновременно затронуть несколько телесных точек.
Также у пострадавшего отмечаются:
-
Нарушение чувствительности частей тела, которые иннервируются спинномозговыми нервными окончаниями. Отмечается частичная или полная обездвиженность рук, ног.
-
Онемение и неприятные болезненные ощущения в передней поверхности бедра, коленных суставов и голени. Человеку тяжело опираться на ноги, стоять и ходить.
-
Снижение силы мышц плеча – человек не может отвести руку в сторону, выше горизонтальной плоскости (парез Эрба-Дюшена).
-
Отсутствие контроля за дефекацией и мочеиспусканием – следить за биологическими процессами тяжело, они полностью самопроизвольные.
-
Вынужденное положение – связано с локализацией травмы, физиологическим изменением оси позвоночника и его изгибов, а также рефлекторного напряжения мышц спины.
-
Образование припухлости в месте травмы – остистые отростки выпирают над поверхностью кожи и повреждают окружающие ткани. Контуры паравертебральных мышц при этом сглажены.
Пациенты часто жалуются на невозможность переворачивания со спины на живот, неприятные ощущения в области сердца и грудной клетки (тяжесть), брюшной полости (боль, вздутие). Нередко отмечается напряжение длинных мышц спины, которое в медицине называют «симптомом вожжей».
Без ярко выраженных клинических проявлений протекают переломы позвоночника, вызванные развитием остеопороза. Внешне у таких больных отмечается патологический кифоз – искривлен грудной отдел позвоночного столба, могут развиться такие патологии, как горб и сутулость.
ВАЖНО! Если при травме человек старается всеми силами удержать голову двумя руками, то такой симптом указывает на перелом зубовидного отростка 2-го шейного позвонка.
Какие процессы происходят при травме (патогенез)?
Перелом развивается остро и является следствием травмирующего механического воздействия на позвоночник. В процессе травмы происходит деформация костей позвоночного столба. Объем изменений во многом зависит от классификации перелома. Здесь прослеживается связь с образованием осколков и наличием сжатия тел позвонков.
Предрасположенность к перелому больше всего у людей с остеопорозом. Даже слабого деформационного воздействия хватает, чтобы произошла травма, которая, помимо костной ткани, вовлекает в процесс межпозвоночные диски, нервы, кровеносные, лимфатические сосуды и мышцы.
Костные отломки при переломе смещаются, часто сдавливают спинной мозг, рядом с которым циркулируют сосуды. Сдавление спинномозговых корешков приводит к нарушению иннервации и передачи электрических импульсов к органам и тканям, что отрицательно сказывается на их работе.
Недостаточная трофика тканей и сосудов приводит к ухудшению питания позвоночного столба, в котором расположен спинной мозг, и нарушению функций организма. Например, человек не сможет ощущать позывы к мочеиспусканию и дефекации, не чувствует нижние конечности, у него нарушена половая сфера.
Любое отсутствие движения элементов опорно-двигательного аппарата, чувствительности и функций органов брюшной полости свидетельствует о наличии перелома позвоночного столба.
ВАЖНО! При пальпации остистых отростков врачом хорошо ощущается сужение или расширение межпозвоночных промежутков, у пациентов отмечается резкая болезненность.
Классификация и стадии развития
Повреждения позвоночного столба в медицинской литературе классифицируются на типы, в зависимости от характера повреждений. Различают следующие основные виды переломов:
-
Оскольчатые – сопровождаются костными фрагментами, повреждающими окружающие ткани и сосуды. Возникают при падении, ударах, травмах, полученных в ДТП.
-
Компрессионные – связаны с усиленным давлением и сжатием тел позвонков, которые сплющиваются и принимают клиновидную форму. Повреждения характерны для верхнего поясничного, а также 1-го и 12-го грудных позвонков.
-
Взрывные – по ходу всей поверхности позвоночника отмечаются разрушенные позвонки. Возникают при вертикальном воздействии на тело человека.
Переломы позвоночника при травме диагностируются в месте:
-
дуг позвонков;
-
остистых, поперечных и суставных отростков.
По степени стабильности принято различать такие виды позвоночных травм:
-
Нестабильные. Считаются сложными. Происходит повреждение двух-трех отделов позвоночного столба. Оно характеризуется нарушением целостности костной ткани, всех типов связок, дисков и смещением позвонков. Часто сопровождается компрессией (сдавлением) спинного мозга, проходит с нарушением неврологических функций.
-
Стабильные. Характеризуются как изоляционное повреждение разных типов опорного комплекса позвоночника (переднего, среднего, заднего) без нарушения центральной оси позвонков. Встречается при компрессионных переломах, серьезные осложнения вызывают редко.
Принято различать следующие степени травматической нестабильности:
-
1-я – механическая. Отмечается патологическая подвижность места повреждения.
-
2-я – неврологическая. Происходит нарушение целостности или сдавление спинного мозга костными фрагментами.
-
3-я – сочетанная. Объединяет механическую (1-ю) и неврологическую (2-ю) степени.
В медицинской науке переломы позвоночного столба объединены в универсальную классификацию (AO/ASIF). Уникальность такой типизации состоит в том, что она распределяет травмы не только по отделам, но и по клиническим проявлениям. Выглядит она следующим образом:
Тип А. Сдавление тела позвонков:
-
A I – стабильное;
-
A II – с раскалыванием кости;
-
A III – взрывное.
Тип В. Повреждение переднего и заднего позвоночных отделов, сопровождающееся растяжением и нестабильностью:
-
B I – заднее повреждение;
-
B II – травма сзади, с сильным повреждением костей;
-
B III – переднее повреждение с вовлечением в травматический процесс межпозвоночного диска.
Тип С. Нестабильные переломы переднего и заднего отделов со смещением оси позвоночника:
-
C I – компрессия позвонков;
-
C II – растяжение опорных колонн столба;
-
C III – сдвигание фрагментов по горизонтали.
Различают также следующие виды повреждений:
-
Флексионное (А). Образуется при компрессионной травме тел позвонков, сопровождаемой сгибанием позвоночного столба.
-
Экстензионное (В). Возникает при аксиальной дистракции (расширении) места травмы и разгибания позвоночника.
-
Ротационное (С). Характеризуется компрессией, экстензионным (анатомическим) повреждением позвонков с затрагиванием окружающих тканей и смещением оси.
Распределение травматического поражения позвоночника при переломах на типы классификации помогает врачу в выборе курса основной и реабилитационной терапии.
ВАЖНО! Помимо перечисленных видов, различают также локализованные переломы отделов: шейного, грудного, поясничного, крестцового отделов, множественные и многоуровневые повреждения.
Возможные осложнения
При несвоевременно начатой терапии, неправильной транспортировке в момент госпитализации и неправильном оказании первичной помощи у пациента резко возникает риск возможных осложнений.
К нежелательным последствиям позвоночной травмы относятся:
-
Патологическая подвижность позвонков. Характерна для компрессионных травм. При данной сегментарной нестабильности появляется постоянная боль, возникают дегенеративные изменения костной ткани по ходу позвоночника, сдавливаются нервные окончания, что приводит к появлению хронических болей.
-
Разрыв спинного мозга, его корешков, наличие компрессии. У пациента развиваются тяжелые неврологические нарушения, проявляющиеся в виде параличей частей тела, импотенции, невозможности контролировать мочеиспускание и стул.
-
Образование горба. Возникает как следствие патологического изгиба грудного отдела позвоночника. Особенно сильно искривление проявляется у лиц пожилого возраста. Пациента сопровождают сильные боли.
-
Травматический шок. Если вовремя не оказать помощь человеку в таком состоянии, наступает летальный исход.
-
Повреждение позвоночных артерий. Практически всегда сопровождается синдромом, похожим на стволовой инсульт. Больше всего проявляется при переломах задних шейных позвонков.
-
Мышечная атрофия. При обездвиживании конечностей нарушается трофика и иннервация тканей, ухудшаются функции и внешний вид частей тела. Поэтому для пациентов применяют ЛФК, физиотерапию и лечебные массажи.
У лиц, пострадавших при ДТП, по статистике самые тяжелые осложнения из-за сочетанного характера повреждений позвоночного столба.
ВАЖНО! Сужение позвоночного канала, сопровождающееся ухудшением работы сосудов, возникающее при компрессионной миелопатии – неврологической патологии, можно устранить только оперативным путем.
Что включает диагностика?
Из диагностических методов пациентам с травмой позвоночника предлагается большое количество разнообразных лабораторных, инструментальных и аппаратных исследований. Сначала врач выясняет характер травмы по опросам самого пациента или свидетелей происшедшего ЧП, проводит осмотр, определяет неврологический статус по международной шкале (ASIA/ISCSCI), осторожно пальпирует место травмы.
Основная диагностика проводится на КТ-миелографии. Она укажет размеры площади сдавления спинного мозга, проходимость каналов и состояние оболочек позвоночника (паутинной и твердой). Томограф точно показывает локализацию травмы, состояние костной и окружающих тканей, и сосудов.
Пациентам назначают также:
-
МРТ – магнитно-резонансную томографию, которая с точностью помогает установить характер травмы, особенно в случаях, когда есть подозрение на повреждение межпозвоночных дисков.
-
Рентгенографию (спондилографию) в двух проекциях для обнаружения отклонения оси позвоночного столба и уровня его деформации.
-
СКТ – спиральную компьютерную томографию для определения количества поврежденных позвонков, наличия сместившихся костных отломков, которые сложно увидеть на рентгене.
Врач может назначить также УЗИ-скрининг мягких тканей спины, окружающих позвоночный столб. У пациента обязательно берут мочу и кровь для лабораторных анализов (общеклинические, биохимические) перед операцией или назначаемым курсом консервативной терапии, чтобы определить:
-
свертываемость;
-
количество лейкоцитов и сахара;
-
наличие отклонений от нормы;
-
скрытые инфекции;
-
группу крови.
Большое значение в диагностике имеет неврологический статус. Международный стандарт оценки повреждений ASIA/ISCSCI помогает оценить клинический характер травмы по симптоматическим проявлениям. У пациентов проверяют мышечную силу, рефлексы, порог тактильной и болевой чувствительности.
ВАЖНО! Проведение диагностики помогает установить степень повреждения спинного мозга – полное или неполное.
Виды терапии перелома позвоночника
Лечение патологии полностью зависит от характера повреждения и стадии, ранней диагностики и оценки общего состояния пациента. Терапия бывает консервативной и хирургической. Независимо от типа, она направлена на комплексную помощь пациенту с момента установления диагноза.
Консервативное лечение
Применяется для менее сложных переломов, которые подтверждаются инструментальной и аппаратной диагностикой. Оно включает следующие методы репозиции – специальной процедуры, когда сопоставляют фрагменты кости для ее лучшего сращивания:
-
Одномоментная. Проводится под местной анестезией или общим наркозом при компрессии позвонков. Суть способа – разгибание позвоночника с целью расправления сломанных позвонков и фиксация его гипсовым корсетом на 3-4 недели. Спустя месяц пациенту заменяют гипс на ортопедический корсет.
-
Функциональная. Состоит в вытягивании позвоночного столба, соблюдении постельного режима и рекомендаций врача. Сочетается с ЛФК. Активно используется при компрессионных травмах.
-
Постепенная. В течение 7-15 дней оказывается воздействие на позвоночный столб: его разгибают с помощью медицинского массажного валика, который под анестезией подкладывают под поясницу. Положение больного в постели фиксируется корсетом. Ежедневно высоту валика увеличивают.
На первых этапах переломов отростков позвоночного столба всем пациентам показан физический покой и иммобилизация – постельный режим без движения. Пациентам в обязательном порядке назначается подходящий анальгетик, купирующий боли, а также препараты кальция для укрепления костной ткани. Если у пациента диагностирован остеопороз, то ему курсом назначаются бисфосфонаты.
К консервативным способам лечения относят также физиотерапевтические методы: ЛФК, УФО тканей в области травмы, электрофорез с кальцием и фосфором и УВЧ, массаж мест рядом с местом поражения. Лечебные мероприятия, сопровождающиеся физкультурой и физиотерапией, значительно ускоряют реабилитацию, снижают уровень боли и устраняют риск мышечной атрофии.
ВАЖНО! Ранняя иммобилизация пациента снижает потери костной массы и риск инвалидизации.
Хирургические методы
Оперативное вмешательство проводится при ряде показаний:
-
нарушение ликвородинамики;
-
сложный перелом;
-
оскольчатый и нестабильный тип травмы;
-
открытое повреждение.
Необходимость в проведении операции связана с присутствием неврологической симптоматики, склонной к увеличению. У пациента она проявляется в виде паралича, снижения мышечной силы, потери болевой чувствительности на конечностях.
Из хирургических методов применяются:
-
Транспедикулярнуя фиксация – установление титановых винтов и объединяющих их штанг в точке пересечения позвоночных отростков. Способ равномерно распределяет нагрузку между позвонками. Он подходит при нестабильных и оскольчатых переломах, которым нужна для сращения жесткая фиксация костных структур и удаление сильно поврежденных дисков между позвонками.
-
Кифопластика – относится к малоинвазивным способам. Состоит из нескольких этапов. Сначала в сломанный позвонок для восстановления его анатомического положения иглой вводят баллон, раздуваемый под давлением. После этого через отверстие иглы, как только снимут баллон, вводят медицинский цемент. Хирург прибегает к данной методике при компрессионных переломах.
-
Вертебропластика – малоинвазивное вмешательство, с помощью которого пункционной иглой в поврежденный позвонок закачивают костный цемент (полиметилметакрилат). Введенное вещество затвердевает в течение 10 минут, заполняя полости. Оно отличается высокой прочностью и хорошо помогает в восстановлении тканей пациентам с компрессионными переломами позвоночника.
Хирургия сочетается с консервативными терапевтическими методами и реабилитацией. Правильно подобранный для пациентов курс оказывается успешным в 97 % случаев.
ВАЖНО! При самых тяжелых травмах удаляют тело сломанного позвонка, выполняют ламинэктомию (удаление фрагментов диска) в сочетании с протезированием. Вместо дисков используют искусственные кейджи.
Как проходит процесс реабилитации?
Наряду с назначенной терапией реабилитационный период имеет очень большое значение для полноценного восстановления физической формы и трудоспособности пациента. Все рекомендации врача направлены на укрепление костной и мышечной ткани, улучшение кровообращения и иннервации в месте травмы и организма в целом. Травмированному обязательно назначаются ЛФК (лечебная физкультура), ношение корсета и лечебный массаж.
У каждого пациента курс реабилитации индивидуален – он зависит от характера травмы (легкая, средняя, тяжелая форма) и поврежденного отдела.
Пациент должен придерживаться определенных правил. Ему нельзя:
-
делать резких движений корпусом, верхними и нижними конечностями;
-
поднимать тяжелые предметы;
-
находиться в сидячем положении без врачебного разрешения;
-
заниматься самолечением без медицинского контроля.
Любые методики при восстановлении пациента направлены на укрепление мышц спины и формирования осанки, для фиксации и поддержки позвоночного столба в правильном положении. Укрепление мышц разгружает позвонки и способствует их хорошему сращиванию.
Пациенту разрешается:
-
соблюдение особой сбалансированной диеты;
-
прием комплекса витаминов для поддержки иммунитета;
-
выполнение дыхательных упражнений;
-
мануальная терапия спустя 2 месяца после травмы, при наличии положительной динамики;
-
санаторно-курортное лечение.
Помогает восстановиться пациенту с травмой позвоночника врач-реабилитолог. Он составляет индивидуальный план нагрузки и упражнений, согласовывая его с лечащим профильным врачом, что позволяет добиться хороших результатов.
При соблюдении рекомендаций, больные в восстановительный период полностью реабилитируются:
-
за 1-8 мес. – при переломах 1-й ст.;
-
10-12 мес. – при травмах 2-й ст.;
-
1,5-2 года – при переломе 3-й ст.
В процессе ведения пациента реабилитолог обращает внимание на тип травмы и общее состояние. Физическая нагрузка увеличивается последовательно. Изначально упражнения начинаются в положении лежа. Последующие сроки перехода нагрузок в вертикальное положение у каждого больного индивидуальны.
ВАЖНО! Реабилитационный период в ряде случаев назначают со 2-10 дня, с момента травмы, а также после проведенного оперативного вмешательства. Одним из лучших видов восстановления пациента считается плавание.
Прогноз, профилактика инвалидности
Независимо от степени тяжести, перелом позвоночника относится к одному из самых серьезных травматических повреждений, угрожающих здоровью и жизни человека. Самолечение, отсутствие адекватной терапии и невыполнение предписаний врача способно привести к развитию осложнений и инвалидности, особенно при сложных травмах.
Прогноз болезни всегда благоприятен при качественной терапии и своевременной реабилитации. Для профилактики переломов позвоночника необходимо:
-
быть осторожным при передвижениях;
-
соблюдать ТБ на работе и дома;
-
заниматься физкультурой для поддержки здоровья, с умеренной нагрузкой для среднестатистического человека;
-
принимать препараты с кальцием и витамином D;
-
сбалансированно питаться;
-
избегать конфликтов и разных травмирующих ситуаций;
-
своевременно проводить заместительную терапию и следить за гормональным фоном.
Большую роль для благоприятного прогноза играет правильно оказанная первичная медицинская помощь на догоспитальном этапе и бережная транспортировка пострадавшего в стационар. Травмированного человека нежелательно двигать, переворачивать, тормошить и беспокоить до приезда бригады «скорой помощи».
Пациента транспортируют на твердых носилках в горизонтальном положении. Шею фиксируют воротником Шанца, что служит профилактикой новых смещений позвонков в дороге